Postnasal drip Syndrom: Sekretabflüsse aus der Nase sind ein häufiger Grund für chronischen Husten

Unter dem Postnasal drip Syndrom versteht man eine Überproduktion von Schleim im Bereich der Nase und Nasennebenhöhlen, der von dort aus in den hinteren Rachenraum fließt. Dies verursacht nicht nur Reizhusten, sondern erhöht auch die Gefahr bakterieller Infekte. Außerdem führen der meist zähe Schleim sowie Schwellungen der Schleimhaut oft dazu, dass das Abfluss- und Belüftungssystem der Nasennebenhöhlen insgesamt gestört wird. Als Folge kommt es häufig zu einer Nasennebenhöhlenentzündung (Sinusitis).
Die typischen Symptome des Postnasal drip Syndroms sind Räuspern, Schleimbildung im Rachen sowie Husten – alles Symptome, die eigentlich an eine Erkrankung der unteren Atemwege denken lassen. Das Postnasal drip Syndrom ist eine der häufigsten Ursachen von chronischem Husten. Aus diesem Grunde wird es auch als Hustensyndrom der oberen Luftwege ("upper airway cough syndrome") bezeichnet.
Hat man früher die Schleimhäute der oberen und unteren Atemwege als getrennte Systeme angesehen, so setzt sich zunehmend die Erkenntnis durch, dass diese Schleimhäute eine Einheit bilden. Aus diesem Grund muss bei jeder Erkrankung der unteren Atemwege auch an eine Erkrankung der oberen Atemwege gedacht und die Nase als potenzieller Krankheitsherd konsequent abgeklärt und behandelt werden. Umgekehrt muss bei einem Postnasal drip Syndrom, bei dem nur Nasensymptome vorherrschen, daran gedacht werden, dass ein „Etagenwechsel“ von den oberen auf die unteren Atemwege auftreten kann, was möglichst verhindert werden sollte.
Das Postnasal drip Syndrom kann sowohl in Zusammenhang mit akuter als auch chronischer Rhinosinusitis (gleichzeitige Entzündung der Nasenschleimhaut und der Schleimhaut der Nasennebenhöhlen) stehen. Die Leitsymptome der akuten Rhinosinusitis sind behinderte Nasenatmung, Nasensekretfluss, Beeinträchtigung des Riechvermögens und Gesichtsdruck bzw. Gesichtsschmerzen. Die möglichen Zusatzsymptome sind Husten, Kopfschmerzen, Müdigkeit, Zahnschmerzen, Druckgefühl im Mittelohr, Halsschmerzen und Stimmprobleme bis Heiserkeit. Die häufigsten Erreger sind Viren. Dauern die Symptome mehr als zwölf Wochen an bzw. bilden sich nicht vollständig zurück, kommen für diese chronische Rhinosinusitis auch nicht-infektiöse Ursachen wie Allergien, Autoimmunerkrankungen, medikamenten-assoziierte oder hormonell bedingte Erkrankungen in Frage. Eine unspezifische Hyperreaktivität muss ebenfalls in Betracht gezogen werden.
Diagnostik des Postnasal drip Syndroms
Die Nasennebenhöhlen sind bei jedem Schnupfen mitentzündet. Das Sekret, das beim Postnasal drip Syndrom den Rachen hinab transportiert wird, wird in der Nase und den Nasennebenhöhlen produziert. Die Schleimstraße, die sich dabei bildet, kann durch die Rhinoscopia anterior, die Nasenendoskopie und die Inspektion des Rachens diagnostiziert werden.
|
||||
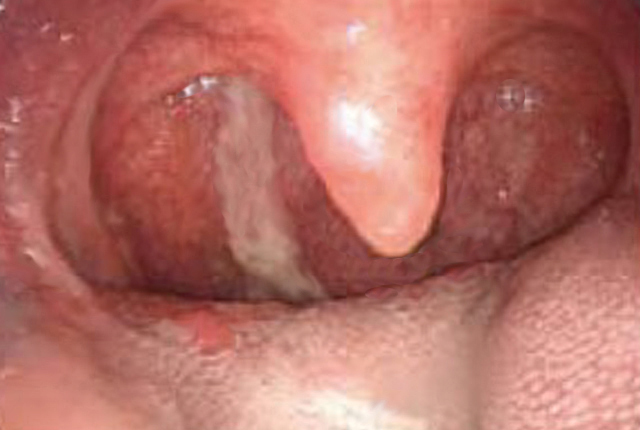
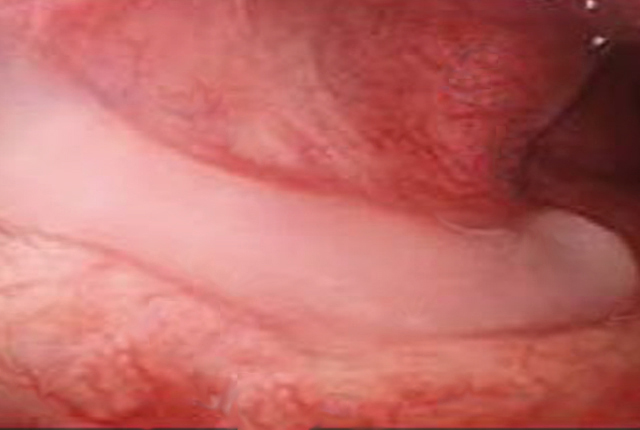
Die Abb. 1 zeigt den Schleimabfluss im Bereich der Rachenhinterwand, während die Abb. 2 einen typischen nasenendoskopischen Befund, der auf ein Postnasal drip Syndrom hinweist, zeigt.
Treten Komplikationen einer Rhinosinusitis auf, wie Lidödem, Beeinträchtigung des Visus oder Doppelbilder, starke frontale Kopfschmerzen oder gar Zeichen einer Meningitis, erfordert dies eine fachärztliche Betreuung mit Durchführung eines CT der Nasennebenhöhlen, evtl. auch MRT. In der Regel muss der Patient bei diesen Komplikationen stationär im Krankenhaus aufgenommen werden.
Therapie des Postnasal drip Syndroms
Liegt nur eine mäßige Intensität vor, dann wird das Postnasal drip Syndrom in erster Linie mit einem lokal wirksamen (topischen) kortisonhaltigen Nasenspray behandelt. Bei Zunahme der Symptome ist die zusätzlich Gabe eines Antibiotikums für 7 bis 10 Tage notwendig. Die Behandlung mit dem Kortison-Nasenspray sollte je nach klinischer Symptomatik über drei Monate erfolgen. Beim Versagen dieser Behandlung kommt eine Langzeit-Antibiotikatherapie für 8 bis 12 Wochen in Frage.
Bei einer Allergie oder nichtallergischer Hyperreaktivität können Antihistaminika, systemische Steroide (Kortisontabletten für 4 bis 7 Tage) sowie topisch wirkende Kortison-Nasensprays von Nutzen sein. Abschwellende Nasensprays – meist auch in Kombination mit Meersalzwasser-Nasenspülungen – können helfen, Symptome zu lindern.
Wenn Medikamente gegen eine Allergie oder nichtallergische Hyperreaktivität nicht erwünscht sind, dann ist die Rhinolight Lichttherapie eine geeignete Methode, um ein Nasenlaufen oder eine Nasenverstopfung wesentlich zu bessern.
Versagt die konservative Behandlung, kommt ein operatives Vorgehen in Frage, mit dem Ziel, die Nebenhöhlenostien zu öffnen und so die mukoziliäre Funktion (selbstreinigende Funktion der Nasennebenhöhlen) wiederherzustellen. Durch Entfernung von erkranktem Gewebe wird die nasale Obstruktion (Verengung) verringert und die endonasale Applikation von topischen Medikamenten erleichtert. Fremdkörper in den Nebenhöhlen und knöcherne anatomische Varianten, die zur Obstruktion führen, werden entfernt. Eine Eröffnung der Riechspalte kann zudem den Riechsinn verbessern. Die postoperative Nachbehandlung umfasst häufig den weiteren Einsatz von topischen Steroiden und Meersalzwasserspülungen über mehrere Wochen. Verbessert sich durch die operative Behandlung der Zustand der oberen Atemwege, wirkt sich dies auch günstig auf die unteren Atemwege aus.